20 kwietnia w Xiamen Natalia Kaczmarek, Armand Duplantis i inne gwiazdy lekkoatletyki rozpoczną sezon startów w Diamentowej Lidze. Najbardziej prestiżowy...
Dębicka fabryka opon świętuje w kwietniu bieżącego roku 85 lat istnienia i bogatej historii - od powołanej do życia w...
W ramach pilotażowego programu „Ogrody deszczowe GZM” Metropolia organizuje warsztaty dla szkół i pokazuje, jak stworzyć taki ogród. Uczestnicy pod...
W czwartek, 18 kwietnia na Lodowisku im. Braci Nikodemowiczów reprezentacja Polski zmierzyła się w meczu kontrolnym ze Słowenią. Po ciekawym...
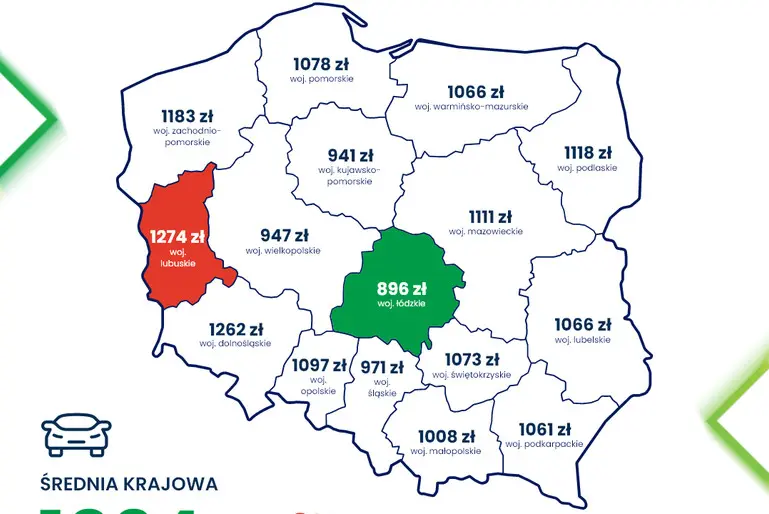
Inflacja spada, ale kierowcy nadal muszą się liczyć ze wzrostem cen. Mimo to od stycznia do marca 2024 roku zarejestrowano...
Gala KSW 95 przyniesie z sobą świetny pojedynek w wadze półciężkiej dwóch byłych mistrzów świata sportów uderzanych. W boju tym ...
AURES Holdings, operator sieci AAA AUTO oraz Mototechna, największy dealer samochodów używanych i niemal nowych w Europie Środkowej, w pierwszych...
Realizowany przez ORLEN projekt Clean Cities – Hydrogen mobility in Poland otrzymał bezzwrotne dofinansowanie w wysokości 62 mln euro. Unijne...
Jako Oficjalny Partner UEFA EURO 2024, Lidl Polska rozpoczyna program Lidl Kids Team, w ramach którego dzieci mają szansę wyjść...