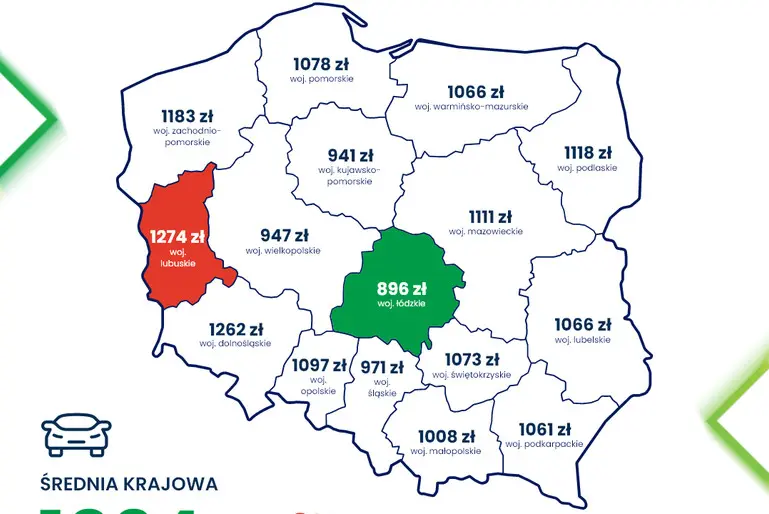
W centrum Katowic, pomiędzy ulicami Gawliny, Kubiny, Kominka i Lisieckiego powstanie nowy skwer. Komunalny Zakład Gospodarki Mieszkaniowej w Katowicach otworzył...
Każdego roku, 22 kwietnia, obchodzony jest Światowy Dzień Ziemi. Ten dzień podkreśla potrzebę ochrony naszej planety i promuje działania na...
Uroczyste przecięcie wstęgi i można działać na rzecz dzieci i młodzieży. 19 kwietnia otwarto siedzibę nowego biura Fundacji ISKIERKA w...
Szacuneczek, charakterność i prawdziwy empiryk solidnej mucki na gołe piąchy. Hardy i prosty facet. Tłusty rosół, a nie chińska zupka...
W najnowszym wydaniu raportu Forum Odpowiedzialnego Biznesu „Odpowiedzialny biznes w Polsce 2023. Dobre praktyki”, firma Pepco została wyróżniona za swoje...
Marka SNACK !T, należąca do firmy Tarczyński S.A., została oficjalnym partnerem European League of Football (ELF), a kabanosy SNACK !T...
Twoja firma boryka się z trudnościami finansowymi i nie wiesz, jak im zaradzić? Rozwiązaniem może okazać się restrukturyzacja przedsiębiorstwa. To...
20 kwietnia w Xiamen Natalia Kaczmarek, Armand Duplantis i inne gwiazdy lekkoatletyki rozpoczną sezon startów w Diamentowej Lidze. Najbardziej prestiżowy...
Dębicka fabryka opon świętuje w kwietniu bieżącego roku 85 lat istnienia i bogatej historii - od powołanej do życia w...